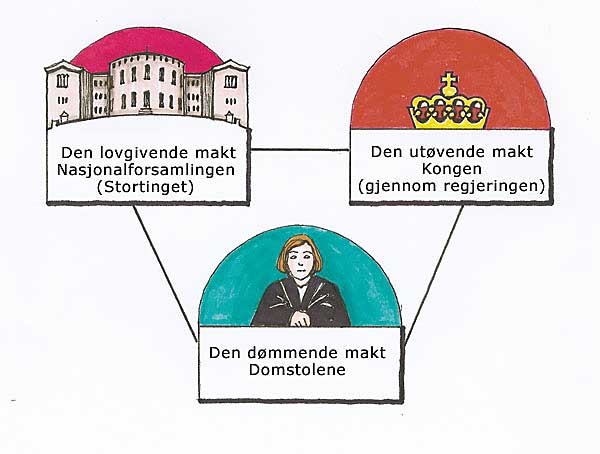
Arbeidsgivers styringsrett definerer det juridiske handlingsrommet arbeidsgiver har til å styre ansatte i virksomheten og ansvaret. Det er ulovfestet basert på sedvanerett, men flere dommer fra Høyesterett gir veiledning om innholdet i styringsretten. Det omtales som en «restkompetanse» når alle forpliktelser som binder arbeidsgiver er trukket fra.
Arbeidsgivers styringsrett begrenses av lovgivning og avtaler, kollektive og individuelle. I tillegg til arbeidsmiljøloven, ferielover og folketrygdloven, har helselovene betydning for arbeidsgiveres styringsrett i helsevesenet. De forpliktelser helsepersonell er pålagt, blant annet ved helsepersonelloven, og forpliktelsene til virksomheten, begrenser beslutningsfriheten til arbeidsgiver.
En intuitiv leder vil sørge for løpende dialog med ansatte med involvering og høring. Dette er også formalisert ved lovkrav til virksomheten. I arbeidet med å bli en god leder og i lederutdanning, er bruk av verktøy som å involvere og ansvarliggjøre ansatte et viktig element. Det skyldes at god drift og effektive omstillinger ikke kan oppnås uten gode og reelle prosesser med ansatte involvert. Ved dårlig opplyste prosesser blir det ofte en høyere kostnad enn den tiden som ble spart til manglende involvering, med risiko for langdryge prosesser i etterkant av beslutningen og ev. gjennomføringen.
Ved bruk av kompetanse og tett dialog med ansatte under omstillinger vil det som viser seg å være uriktige avgjørelser kunne justeres underveis, utfra ny informasjon. I omstillinger er det avgjørende for å lykkes at dialogen starter så tidlig at ansatte kan påvirke prosessen. Målet med omstillingen må være forståelig og måten den gjennomføres på må skje på opplyst grunnlag. Det må etableres prosesser som er reversible dersom kalkylene de baseres på viser seg og være feil.
Det å ha et omforent bilde av situasjonen i virksomheten er grunnlaget for beslutninger som treffes. Både ledelse og tillitsvalgte må ha åpenhet om de faktiske utfordringer i virksomheten. En situasjon med «kamp» og konflikt om de faktiske utfordringer gir et dårlig utgangspunkt for felles forståelse om utfordringer og samarbeid. Målet for ledelsen må være at tillitsvalgte bidrar til forståelse for virksomheten og prosesser internt i egen gruppe for å understøtte de felles mål som er satt.
Styringsrett og plikt
Ledelsen har både ansvaret for å lede virksomheten og for å følge de regler og avtaler som gjelder. Lederen må også definere behovet for nye avtaler og sørge for prosesser som kan utvikle virksomheten på en dynamisk måte. I arbeidslivet er avtaler helt grunnleggende. Selve arbeidsforholdet etableres ved en avtale og kan avsluttes i henhold til en avtale.
Ledelsen bidrar til å definere policy, kultur og klimaet i virksomheten.
Styringsretten viser ledelsesansvaret, men må utøves på en måte som gjør det mulig å nå de målene som er satt for virksomheten.
Styringsretten har sine klare begrensninger og det finnes flere «verktøy» som må brukes i utviklingen av en virksomhet. Arbeidsgiver kan ikke styre personer inn i et arbeidsforhold eller kreve at noen blir i arbeidsforholdet. God rekruttering henger sammen med hvordan ledelse utøves. Grunnlaget for relasjonen arbeidsgiver og ansatt er arbeidsavtalen, men i et langvarig arbeidsforhold vil det være behov for å avstemme forventninger og for å utvikle avtalen. Ensidig styring kan bli et hinder for rekruttering og utvikling. Målet må være at ansatte tar mye av ansvaret for å bidra til utviklingen og gjennom opplevelse av «eierskap» legger mer energi og tankegods i arbeidet enn det som kan kreves innenfor en formalisert ramme. For å utløse slike ressurser må arbeidsgiver investere i ansatte og i kulturen på en målrettet måte.
Når arbeidsgiver benytter styringsretten er det en forutsetning at det skjer på en saklig måte og at formal krav oppfylles.
Arbeidsgivers styringsrett gjelder ved valg av ansatte, inngåelse av arbeidsforhold, pålegg og endringer av arbeidsforhold, oppgaver, arbeidssted og arbeidstid innenfor det handlingsrommet som gjelder etter begrensninger i lovgivning og avtaler. Mange lover setter begrensninger som arbeidsmiljøloven, ferieloven, helsepersonelloven mfl
For enhver arbeidsgiver er det et spørsmål og en vurdering av når styringsretten bør benyttes og når drift og utvikling bør baseres på enighet med ansatte.
– Styringsrett og arbeidsgiver policy
Om – og hvordan arbeidsgiver velger å bruke styringsretten sier også mye om virksomhetens policy.
Bruken av styringsretten i virksomhetens drift vil variere etter virksomhetens karakter og hvilken personalpolicy som legges til grunn. Det bør være en bevissthet hos eier og i virksomheten om hvilken policy som legges til grunn for ledelsen.
I deler av industrien benyttes styringsretten som ledelsesverktøy fullt ut ved pålegg ovenfra og ned og ensidige beslutninger. Slike virksomheter kjennetegnes også av at ansatte er opptatt av egne rettigheter og beskyttelse mot arbeidsgiver. Denne poraliseringen mellom arbeidsgiverssiden og arbeidstakerssiden vil også gi en stadig risiko for tvister og konflikter i virksomheten.
Arbeidsgivere som baserer driften og utviklingen av virksomheten på styringsretten bygger på lederideologi som i liten grad er forenelig med det som kjennetegner effektive kompetansevirksomheter der ledelsen og ansatte arbeider mot felles mål for virksomheten.
I kompetansevirksomheter har ledelsen normalt et annet fokus: mot hva som skal til for å oppnå at ansatte deltar aktivt i drift og utvikling. Styringsretten er lite egnet for å utløse innsats, engasjement og ansatte som bruker mer tid på virksomheten enn 08-17.
For å makte å gjennomføre effektive omstillinger viser forskning at det er avgjørende med tidlig involvering av ansatte, bruk av ansattes kompetanse for gode resultater og eierskap til løsninger. Gjennomgående bruk av styringsretten i slike prosesser kan gi langvarige og kostbare prosesser.
Utstrakt bruk av styring gir arbeidsgiver mer begrenset tilgang til arbeidstakeres ressurser, enn det som er nødvendig. Mulighetene for å “utløse” ressurser i form av innsats, kapasitet og kompetanse, reduseres.
Bruk av enighet og avtaler gir ansvarsfølelse og eierskap hos de ansatte. Ledelsen må bruke ressurser og involvering aktivt for å oppnå å implementere en denne formen for ledelse.
– Styringsretten og arbeidstid
Arbeidstid er et godt eksempel på at arbeidsgivere kan oppnå større kapasitet ved å gi avkall på ensidig styring. God ledelse og felles forståelse for den faktiske situasjonen og utfordringer, kan utløse ekstra innsats og kapasitet. Ledelse som ikke annerkjenner situasjonen i virksomheten, for eks ved at underbemanning medfører ekstraordinært arbeidspress, og fortsetter å legge ensidig press, vil oppnå det motsatte. At ansatte ikke ønsker å bidra mer eller slutter i virksomheten.
Arbeidsgiver har retten til å organisere, lede, fordele og kontrollere arbeidet samt å disponere arbeidstakers tid innenfor de rammer arbeidsmiljøloven setter. Vernereglene i arbeidsmiljøloven minner lite om det som forventes innen en kompetansevirksomhet. Bruk av timetelling, daglig grense for antall timer og plassering av timer og gjennomsnittsberegning.
Handlingsrommet utover styringsretten
Engasjerte ansatte vil arbeide på ulike måte med arbeidsgiveroppgavene utover det som legges i selve virksomheten og langt utover timetallet som kontrolleres av arbeidsgiver. Det gjelder forberedelser, tankevirksomhet, bruk av sosiale medier mv
Selv om arbeidsgiver er innenfor retten til å styre kan arbeidsgiver være tjent med å finne løsninger sammen med de ansatte. For eks kan avtaler gjøre det mulig med en tilrettelegging som passer bedre både for arbeidsgiver og den ansatte, selv om den ikke passer inn i arbeidsmiljølovens system.
Det er i loven åpnet for avtalemessige ordninger utover arbeidsmiljøloven. Gjennom avtaler og det å begrense styringsretten ved at ansatte får en «uavhengig posisjon» kan det etableres andre ordninger for arbeidstid.
Avtaler betyr enighet om et annet innhold enn det som følger av loven. Det betyr også at det er to parter som definerer innholdet i avtalen. Disse ordningene benyttes i hele næringslivet der det er fokus på strategisk kompetanseledelse. Nøkkelord for å oppnå slike ordninger er samforståelse og tillit. Det gjelder både ved avtaler og ved å la aansatte være i «uavhengige» stillinger slik at styringsretten på denne måten avskjæres.
Ledere som baserer seg på styringsretten vil neppe klare å opprettholde slike ordninger over tid. Gode avtaler og avtaleutvikling baseres på likeverdighet og tillit. Tillit nok til også å makte å løse uenigheter som jevnlig vil oppnå uten at dette ender i rettstvister, ev at kostnaden med slike tvister vurderes mot behovet for å investere i tillit til avtaler. Styringsledelse vil for eks bety press på nye fortolkninger av avtaler ved nye behov – istedet for å ta opp behovet med anastte for ev avtaleutvikling.
Ledere som ikke er opptatt av strategisk kompetanseledelse investerer mindre i tillit, involvering og prosess og benytter press, trusler og konflikter for å oppnå resultater. Terskelen for å konflikte innholdet i avtalene er lav og konfliktnivået er høyt. Disse ledere ser seg selv som gjennomføringsdyktig uavhengig av mangel på resultater og kostnadene ved de metodene som benyttes, i form av «sand» i maskineriet istedet for «smøring».
Denne formen for ledelse kan oppfattes som å gi resultater på kort sikt men vil få store kostnader på lengre sikt. Høyt konfliktnivå mellom partene er både ressurskrevende og til hinder for strategisk kompetanseledelse og for arbeidet med kvalitet og effektivisering.
Ledelsen må ta ansvaret for å legge grunnlaget for ønskede endringer i kulturen. Sterk involvering av tillitsvalgte og ansatte, investering i goodwill, tillit og ansatte, må til for å endre en kultur med vekt på styring og konflikt.